நுரையீரல் மாற்று அறுவை சிகிச்சை என்பது மேம்பட்ட நுரையீரல் நோய்க்கு ஏற்றுக்கொள்ளப்பட்ட சிகிச்சையாகும். கடந்த சில தசாப்தங்களில், நுரையீரல் மாற்று அறுவை சிகிச்சை, மாற்று அறுவை சிகிச்சை பெறுநர்களின் பரிசோதனை மற்றும் மதிப்பீடு, நன்கொடையாளர் நுரையீரல்களைத் தேர்ந்தெடுப்பது, பாதுகாத்தல் மற்றும் ஒதுக்கீடு செய்தல், அறுவை சிகிச்சை நுட்பங்கள், அறுவை சிகிச்சைக்குப் பின் மேலாண்மை, சிக்கல் மேலாண்மை மற்றும் நோயெதிர்ப்புத் தடுப்பு ஆகியவற்றில் குறிப்பிடத்தக்க முன்னேற்றத்தை அடைந்துள்ளது.
60 ஆண்டுகளுக்கும் மேலாக, நுரையீரல் மாற்று அறுவை சிகிச்சை, உயிருக்கு ஆபத்தான நுரையீரல் நோய்க்கான பரிசோதனை சிகிச்சையிலிருந்து ஏற்றுக்கொள்ளப்பட்ட நிலையான சிகிச்சையாக உருவாகியுள்ளது. முதன்மை ஒட்டுறுப்பு செயலிழப்பு, நாள்பட்ட மாற்று நுரையீரல் செயலிழப்பு (CLAD), சந்தர்ப்பவாத நோய்த்தொற்றுகளின் அதிகரித்த ஆபத்து, புற்றுநோய் மற்றும் நோயெதிர்ப்புத் தடுப்பு தொடர்பான நாள்பட்ட உடல்நலப் பிரச்சினைகள் போன்ற பொதுவான பிரச்சினைகள் இருந்தபோதிலும், சரியான பெறுநரைத் தேர்ந்தெடுப்பதன் மூலம் நோயாளியின் உயிர்வாழ்வையும் வாழ்க்கைத் தரத்தையும் மேம்படுத்துவதற்கான வாக்குறுதி உள்ளது. உலகம் முழுவதும் நுரையீரல் மாற்று அறுவை சிகிச்சைகள் மிகவும் பொதுவானதாகி வரும் நிலையில், அறுவை சிகிச்சைகளின் எண்ணிக்கை இன்னும் வளர்ந்து வரும் தேவைக்கு ஏற்ப இல்லை. இந்த மதிப்பாய்வு நுரையீரல் மாற்று அறுவை சிகிச்சையின் தற்போதைய நிலை மற்றும் சமீபத்திய முன்னேற்றங்கள் மற்றும் இந்த சவாலான ஆனால் வாழ்க்கையை மாற்றக்கூடிய சிகிச்சையை திறம்பட செயல்படுத்துவதற்கான எதிர்கால வாய்ப்புகள் ஆகியவற்றில் கவனம் செலுத்துகிறது.
சாத்தியமான பெறுநர்களின் மதிப்பீடு மற்றும் தேர்வு
பொருத்தமான கொடையாளர் நுரையீரல் ஒப்பீட்டளவில் குறைவாக இருப்பதால், மாற்று அறுவை சிகிச்சையிலிருந்து நிகர நன்மையைப் பெற அதிக வாய்ப்புள்ள பெறுநர்களுக்கு தானம் செய்யும் உறுப்புகளை ஒதுக்குவதற்கு மாற்று மையங்கள் நெறிமுறையாகக் கடமைப்பட்டுள்ளன. அத்தகைய சாத்தியமான பெறுநர்களின் பாரம்பரிய வரையறை என்னவென்றால், அவர்கள் 2 ஆண்டுகளுக்குள் நுரையீரல் நோயால் இறக்கும் அபாயத்தில் 50% க்கும் அதிகமாகவும், மாற்று அறுவை சிகிச்சைக்குப் பிறகு 5 ஆண்டுகளுக்கு உயிர்வாழ 80% க்கும் அதிகமாகவும் உள்ளனர், இது இடமாற்றம் செய்யப்பட்ட நுரையீரல் முழுமையாக செயல்படுகிறது என்று கருதுகிறது. நுரையீரல் மாற்று அறுவை சிகிச்சைக்கான மிகவும் பொதுவான அறிகுறிகள் நுரையீரல் ஃபைப்ரோஸிஸ், நாள்பட்ட அடைப்புக்குரிய நுரையீரல் நோய், நுரையீரல் வாஸ்குலர் நோய் மற்றும் சிஸ்டிக் ஃபைப்ரோஸிஸ் ஆகும். மருந்துகள் மற்றும் அறுவை சிகிச்சை சிகிச்சைகளின் அதிகபட்ச பயன்பாடு இருந்தபோதிலும், நுரையீரல் செயல்பாடு குறைதல், உடல் செயல்பாடு குறைதல் மற்றும் நோய் முன்னேற்றம் ஆகியவற்றின் அடிப்படையில் நோயாளிகள் பரிந்துரைக்கப்படுகிறார்கள்; பிற நோய் சார்ந்த அளவுகோல்களும் கருதப்படுகின்றன. தகவலறிந்த பகிரப்பட்ட முடிவெடுப்பதை மேம்படுத்தவும், வெற்றிகரமான மாற்று விளைவுகளுக்கு சாத்தியமான தடைகளை மாற்றுவதற்கான வாய்ப்பையும் மேம்படுத்த சிறந்த ஆபத்து-பயன் ஆலோசனையை அனுமதிக்கும் ஆரம்பகால பரிந்துரை உத்திகளை முன்கணிப்பு சவால்கள் ஆதரிக்கின்றன. நுரையீரல் மாற்று அறுவை சிகிச்சையின் தேவை மற்றும் உயிருக்கு ஆபத்தான தொற்றுநோய்களின் ஆபத்து போன்ற நோயெதிர்ப்புத் தடுப்பு மருந்துகளின் பயன்பாடு காரணமாக நோயாளியின் மாற்று அறுவை சிகிச்சைக்குப் பிந்தைய சிக்கல்களின் அபாயத்தை பல்துறை குழு மதிப்பிடும். நுரையீரல் அல்லாத உறுப்பு செயலிழப்பு, உடல் தகுதி, மன ஆரோக்கியம், முறையான நோய் எதிர்ப்பு சக்தி மற்றும் புற்றுநோய்க்கான பரிசோதனை மிகவும் முக்கியமானது. கரோனரி மற்றும் பெருமூளை தமனிகள், சிறுநீரக செயல்பாடு, எலும்பு ஆரோக்கியம், உணவுக்குழாய் செயல்பாடு, உளவியல் சமூக திறன் மற்றும் சமூக ஆதரவு ஆகியவற்றின் குறிப்பிட்ட மதிப்பீடுகள் மிகவும் முக்கியமானவை, அதே நேரத்தில் மாற்று அறுவை சிகிச்சைக்கு ஏற்றதா என்பதை தீர்மானிப்பதில் ஏற்றத்தாழ்வுகளைத் தவிர்க்க வெளிப்படைத்தன்மையைப் பராமரிக்க கவனமாக இருக்க வேண்டும்.
ஒற்றை ஆபத்து காரணிகளை விட பல ஆபத்து காரணிகள் அதிக தீங்கு விளைவிக்கும். மாற்று அறுவை சிகிச்சைக்கு பாரம்பரிய தடைகளில் முதுமை, உடல் பருமன், புற்றுநோயின் வரலாறு, தீவிர நோய் மற்றும் அதனுடன் தொடர்புடைய அமைப்பு ரீதியான நோய் ஆகியவை அடங்கும், ஆனால் இந்த காரணிகள் சமீபத்தில் சவால் செய்யப்பட்டுள்ளன. பெறுநர்களின் வயது சீராக அதிகரித்து வருகிறது, மேலும் 2021 வாக்கில், அமெரிக்காவில் 34% பெறுநர்கள் 65 வயதுக்கு மேற்பட்டவர்களாக இருப்பார்கள், இது காலவரிசை வயதை விட உயிரியல் வயதுக்கு அதிகரித்து வரும் முக்கியத்துவத்தைக் குறிக்கிறது. இப்போது, ஆறு நிமிட நடை தூரத்திற்கு கூடுதலாக, பெரும்பாலும் உடல் இருப்புக்கள் மற்றும் மன அழுத்த காரணிகளுக்கு எதிர்பார்க்கப்படும் பதில்களில் கவனம் செலுத்தி, பலவீனம் குறித்த முறையான மதிப்பீடு உள்ளது. நுரையீரல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு பலவீனம் மோசமான விளைவுகளுடன் தொடர்புடையது, மேலும் பலவீனம் பொதுவாக உடல் அமைப்புடன் தொடர்புடையது. உடல் பருமன் மற்றும் உடல் அமைப்பைக் கணக்கிடுவதற்கான முறைகள் தொடர்ந்து உருவாகி வருகின்றன, பி.எம்.ஐ-யில் குறைவாகவும் கொழுப்பு உள்ளடக்கம் மற்றும் தசை வெகுஜனத்தில் அதிகமாகவும் கவனம் செலுத்துகின்றன. நுரையீரல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு மீட்கும் திறனை சிறப்பாகக் கணிக்க, தொய்வு, ஒலிகோமயோசிஸ் மற்றும் மீள்தன்மையை அளவிட உறுதியளிக்கும் கருவிகள் உருவாக்கப்பட்டு வருகின்றன. அறுவை சிகிச்சைக்கு முந்தைய நுரையீரல் மறுவாழ்வு மூலம், உடல் அமைப்பு மற்றும் பலவீனத்தை மாற்றியமைக்க முடியும், இதன் மூலம் விளைவுகளை மேம்படுத்தலாம்.
கடுமையான சிக்கலான நோயின் விஷயத்தில், பலவீனத்தின் அளவையும் குணமடையும் திறனையும் தீர்மானிப்பது மிகவும் சவாலானது. இயந்திர காற்றோட்டம் பெறும் நோயாளிகளுக்கு மாற்று அறுவை சிகிச்சைகள் முன்பு அரிதாகவே இருந்தன, ஆனால் இப்போது அவை மிகவும் பொதுவானதாகி வருகின்றன. கூடுதலாக, மாற்று அறுவை சிகிச்சைக்கு முந்தைய இடைநிலை சிகிச்சையாக எக்ஸ்ட்ராகார்போரியல் உயிர் ஆதரவைப் பயன்படுத்துவது சமீபத்திய ஆண்டுகளில் அதிகரித்துள்ளது. தொழில்நுட்பம் மற்றும் வாஸ்குலர் அணுகலில் ஏற்பட்ட முன்னேற்றங்கள், உடல் மாற்று அறுவை சிகிச்சைக்கு உட்படும் உணர்வுள்ள, கவனமாக தேர்ந்தெடுக்கப்பட்ட நோயாளிகள் தகவலறிந்த ஒப்புதல் நடைமுறைகள் மற்றும் உடல் மறுவாழ்வில் பங்கேற்கவும், மாற்று அறுவை சிகிச்சைக்கு முன் உடல் மாற்று அறுவை சிகிச்சை தேவைப்படாத நோயாளிகளைப் போலவே மாற்று அறுவை சிகிச்சைக்குப் பிறகு விளைவுகளை அடையவும் சாத்தியமாக்கியுள்ளன.
இணையான முறையான நோய் முன்பு ஒரு முழுமையான முரண்பாடாகக் கருதப்பட்டது, ஆனால் மாற்று அறுவை சிகிச்சைக்குப் பிந்தைய விளைவுகளில் அதன் தாக்கம் இப்போது குறிப்பாக மதிப்பீடு செய்யப்பட வேண்டும். மாற்று அறுவை சிகிச்சை தொடர்பான நோயெதிர்ப்புத் தடுப்பு புற்றுநோய் மீண்டும் வருவதற்கான வாய்ப்பை அதிகரிக்கிறது என்பதைக் கருத்தில் கொண்டு, ஏற்கனவே இருக்கும் வீரியம் மிக்க கட்டிகள் குறித்த முந்தைய வழிகாட்டுதல்கள், மாற்று அறுவை சிகிச்சை காத்திருப்புப் பட்டியலில் வைக்கப்படுவதற்கு முன்பு நோயாளிகள் ஐந்து ஆண்டுகளுக்கு புற்றுநோயிலிருந்து விடுபட வேண்டும் என்ற தேவையை வலியுறுத்தின. இருப்பினும், புற்றுநோய் சிகிச்சைகள் மிகவும் பயனுள்ளதாக மாறும்போது, புற்றுநோய் மீண்டும் வருவதற்கான சாத்தியக்கூறுகளை நோயாளி சார்ந்த அடிப்படையில் மதிப்பிடுவது இப்போது பரிந்துரைக்கப்படுகிறது. முறையான தன்னுடல் தாக்க நோய் பாரம்பரியமாக முரணாகக் கருதப்படுகிறது, மேம்பட்ட நுரையீரல் நோய் அத்தகைய நோயாளிகளின் ஆயுட்காலத்தை மட்டுப்படுத்துவதால் இது சிக்கலானது. ஸ்க்லெரோடெர்மாவுடன் தொடர்புடைய உணவுக்குழாய் பிரச்சினைகள் போன்ற விளைவுகளை மோசமாக பாதிக்கக்கூடிய நோய் வெளிப்பாடுகளைக் குறைக்க நுரையீரல் மாற்று அறுவை சிகிச்சைக்கு முன்னதாக அதிக இலக்கு வைக்கப்பட்ட நோய் மதிப்பீடு மற்றும் சிகிச்சை இருக்க வேண்டும் என்று புதிய வழிகாட்டுதல்கள் பரிந்துரைக்கின்றன.
குறிப்பிட்ட HLA துணைப்பிரிவுகளுக்கு எதிராக ஆன்டிபாடிகளை சுற்றுவது சில சாத்தியமான பெறுநர்களுக்கு குறிப்பிட்ட நன்கொடையாளர் உறுப்புகளுக்கு ஒவ்வாமையை ஏற்படுத்தும், இதன் விளைவாக நீண்ட காத்திருப்பு நேரம், மாற்று அறுவை சிகிச்சைக்கான வாய்ப்பு குறைதல், கடுமையான உறுப்பு நிராகரிப்பு மற்றும் CLAD இன் அதிக ஆபத்து ஏற்படுகிறது. இருப்பினும், வேட்பாளர் பெறுநர் ஆன்டிபாடிகள் மற்றும் நன்கொடையாளர் வகைகளுக்கு இடையிலான சில மாற்று அறுவை சிகிச்சைகள் பிளாஸ்மா பரிமாற்றம், நரம்பு வழி இம்யூனோகுளோபுலின் மற்றும் ஆன்டி-பி செல் சிகிச்சை உள்ளிட்ட அறுவை சிகிச்சைக்கு முந்தைய உணர்திறன் நீக்க விதிமுறைகளுடன் இதேபோன்ற விளைவுகளை அடைந்துள்ளன.
கொடையாளர் நுரையீரலைத் தேர்ந்தெடுத்து பயன்படுத்துதல்
உறுப்பு தானம் என்பது ஒரு தன்னலமற்ற செயல். நன்கொடையாளரின் சம்மதத்தைப் பெறுவதும் அவர்களின் சுயாட்சியை மதிப்பதும் மிக முக்கியமான நெறிமுறை காரணிகளாகும். நன்கொடையாளரின் நுரையீரல் மார்பு அதிர்ச்சி, CPR, ஆஸ்பிரேஷன், எம்போலிசம், வென்டிலேட்டர் தொடர்பான காயம் அல்லது தொற்று அல்லது நியூரோஜெனிக் காயம் ஆகியவற்றால் சேதமடையக்கூடும், எனவே பல நன்கொடையாளர் நுரையீரல்கள் மாற்று அறுவை சிகிச்சைக்கு ஏற்றவை அல்ல. ISHLT (இதயம் மற்றும் நுரையீரல் மாற்று அறுவை சிகிச்சைக்கான சர்வதேச சங்கம்)
நுரையீரல் மாற்று அறுவை சிகிச்சை பொதுவாக ஏற்றுக்கொள்ளப்பட்ட நன்கொடையாளர் அளவுகோல்களை வரையறுக்கிறது, இவை மாற்று அறுவை சிகிச்சை மையத்திற்கு மாற்று அறுவை சிகிச்சை மையம் மாறுபடும். உண்மையில், நுரையீரல் தானம் செய்வதற்கான "சிறந்த" அளவுகோல்களை மிகச் சில நன்கொடையாளர்கள் மட்டுமே பூர்த்தி செய்கிறார்கள் (படம் 2). நன்கொடையாளர் அளவுகோல்களை தளர்த்துவதன் மூலம் (அதாவது, வழக்கமான சிறந்த தரநிலைகளை பூர்த்தி செய்யாத நன்கொடையாளர்கள்), கவனமாக மதிப்பீடு செய்தல், செயலில் உள்ள நன்கொடையாளர் பராமரிப்பு மற்றும் இன் விட்ரோ மதிப்பீடு (படம் 2) மூலம் நன்கொடையாளர் நுரையீரலின் அதிகரித்த பயன்பாடு அடையப்பட்டுள்ளது. நன்கொடையாளரால் செயலில் புகைபிடித்த வரலாறு பெறுநருக்கு முதன்மை ஒட்டு செயலிழப்புக்கான ஆபத்து காரணியாகும், ஆனால் அத்தகைய உறுப்புகளைப் பயன்படுத்துவதால் ஏற்படும் மரண ஆபத்து குறைவாக உள்ளது மற்றும் புகைபிடிக்காத ஒருவரிடமிருந்து நன்கொடையாளர் நுரையீரலுக்காக நீண்ட நேரம் காத்திருப்பதன் இறப்பு விளைவுகளுடன் ஒப்பிடப்பட வேண்டும். கடுமையாக தேர்ந்தெடுக்கப்பட்ட மற்றும் வேறு எந்த ஆபத்து காரணிகளும் இல்லாத வயதான (70 வயதுக்கு மேற்பட்ட) நன்கொடையாளர்களிடமிருந்து நுரையீரலைப் பயன்படுத்துவது இளைய நன்கொடையாளர்களிடமிருந்து பெறுபவர்களைப் போலவே பெறுநரின் உயிர்வாழ்வு மற்றும் நுரையீரல் செயல்பாட்டு விளைவுகளை அடைய முடியும்.
பல உறுப்பு தானம் செய்பவர்களுக்கு சரியான பராமரிப்பு மற்றும் சாத்தியமான நுரையீரல் தானம் ஆகியவற்றைக் கருத்தில் கொள்வது, தானம் செய்பவர்களின் நுரையீரல் மாற்று அறுவை சிகிச்சைக்கு ஏற்றதாக இருப்பதை உறுதி செய்வதற்கு அவசியம். தற்போது வழங்கப்படும் நுரையீரல்களில் சில மட்டுமே சிறந்த தானம் செய்பவர் நுரையீரலின் பாரம்பரிய வரையறையை பூர்த்தி செய்தாலும், இந்த பாரம்பரிய அளவுகோல்களுக்கு அப்பால் உள்ள அளவுகோல்களை தளர்த்துவது, உறுப்புகளை வெற்றிகரமாகப் பயன்படுத்த வழிவகுக்கும், விளைவுகளை சமரசம் செய்யாமல். நுரையீரல் பாதுகாப்பின் தரப்படுத்தப்பட்ட முறைகள், உறுப்பு பெறுநரிடம் பொருத்தப்படுவதற்கு முன்பு அதன் ஒருமைப்பாட்டைப் பாதுகாக்க உதவுகின்றன. கிரையோஸ்டேடிக் பாதுகாப்பு அல்லது ஹைப்போதெர்மியா அல்லது சாதாரண உடல் வெப்பநிலையில் இயந்திர ஊடுருவல் போன்ற பல்வேறு நிலைமைகளின் கீழ் உறுப்புகளை மாற்று வசதிகளுக்கு கொண்டு செல்லலாம். உடனடி மாற்று அறுவை சிகிச்சைக்கு ஏற்றதாகக் கருதப்படாத நுரையீரல்களை மேலும் புறநிலையாக மதிப்பீடு செய்யலாம் மற்றும் மாற்று அறுவை சிகிச்சைக்கான நிறுவன தடைகளை கடக்க இன் விட்ரோ நுரையீரல் ஊடுருவல் (EVLP) மூலம் சிகிச்சையளிக்கலாம் அல்லது நீண்ட காலத்திற்கு பாதுகாக்கலாம். நுரையீரல் மாற்று அறுவை சிகிச்சை, செயல்முறை மற்றும் அறுவை சிகிச்சைக்குள் ஆதரவு வகை அனைத்தும் நோயாளியின் தேவைகள் மற்றும் அறுவை சிகிச்சை நிபுணரின் அனுபவம் மற்றும் விருப்பங்களைப் பொறுத்தது. மாற்று அறுவை சிகிச்சைக்காக காத்திருக்கும்போது நோய் வியத்தகு முறையில் மோசமடையும் சாத்தியமான நுரையீரல் மாற்று அறுவை சிகிச்சை பெறுநர்களுக்கு, எக்ஸ்ட்ரா கோர்போரியல் உயிர் ஆதரவு என்பது மாற்று அறுவை சிகிச்சைக்கு முந்தைய இடைநிலை சிகிச்சையாகக் கருதப்படலாம். அறுவை சிகிச்சைக்குப் பின் ஏற்படும் ஆரம்பகால சிக்கல்களில் இரத்தப்போக்கு, காற்றுப்பாதை அடைப்பு அல்லது வாஸ்குலர் அனஸ்டோமோசிஸ் மற்றும் காயம் தொற்று ஆகியவை அடங்கும். மார்பில் உள்ள ஃபிரெனிக் அல்லது வேகஸ் நரம்புக்கு ஏற்படும் சேதம், முறையே உதரவிதான செயல்பாடு மற்றும் இரைப்பை காலியாக்கத்தை பாதிக்கும் பிற சிக்கல்களுக்கு வழிவகுக்கும். உள்வைப்பு மற்றும் மறுபயன்பாட்டிற்குப் பிறகு, அதாவது முதன்மை ஒட்டு செயலிழப்புக்குப் பிறகு, நன்கொடையாளர் நுரையீரலில் ஆரம்பகால கடுமையான நுரையீரல் காயம் இருக்கலாம். ஆரம்பகால மரணத்தின் அதிக ஆபத்துடன் தொடர்புடைய முதன்மை ஒட்டு செயலிழப்பு செயலிழப்பு தீவிரத்தை வகைப்படுத்தி சிகிச்சையளிப்பது அர்த்தமுள்ளதாக இருக்கிறது. ஆரம்ப மூளைக் காயத்திற்குப் பிறகு சில மணி நேரங்களுக்குள் சாத்தியமான நன்கொடையாளர் நுரையீரல் சேதம் ஏற்படுவதால், நுரையீரல் மேலாண்மையில் சரியான காற்றோட்ட அமைப்புகள், அல்வியோலர் மறுவிரிவாக்கம், மூச்சுக்குழாய் ஆய்வு மற்றும் ஆஸ்பிரேஷன் மற்றும் லாவேஜ் (மாதிரி கலாச்சாரங்களுக்கு), நோயாளி திரவ மேலாண்மை மற்றும் மார்பு நிலை சரிசெய்தல் ஆகியவை அடங்கும். ABO என்பது இரத்தக் குழு A, B, AB மற்றும் O ஐக் குறிக்கிறது, CVP என்பது மத்திய சிரை அழுத்தத்தைக் குறிக்கிறது, DCD என்பது இதய மரணத்திலிருந்து நுரையீரல் நன்கொடையாளரைக் குறிக்கிறது, ECMO என்பது எக்ஸ்ட்ராகார்போரியல் சவ்வு ஆக்ஸிஜனேற்றத்தைக் குறிக்கிறது, EVLW என்பது எக்ஸ்ட்ராவாஸ்குலர் நுரையீரல் நீரைக் குறிக்கிறது, PaO2/FiO2 என்பது தமனி பகுதி ஆக்ஸிஜன் அழுத்தத்திற்கும் உள்ளிழுக்கும் ஆக்ஸிஜன் செறிவுக்கும் உள்ள விகிதத்தைக் குறிக்கிறது, மற்றும் PEEP என்பது நேர்மறை இறுதி-காலாவதி அழுத்தத்தைக் குறிக்கிறது. PiCCO என்பது துடிப்பு குறியீட்டு அலைவடிவத்தின் இதய வெளியீட்டைக் குறிக்கிறது.
சில நாடுகளில், இதய இறப்பு நோயாளிகளில் கட்டுப்படுத்தப்பட்ட நன்கொடையாளர் நுரையீரலின் (DCD) பயன்பாடு 30-40% ஆக உயர்ந்துள்ளது, மேலும் கடுமையான உறுப்பு நிராகரிப்பு, CLAD மற்றும் உயிர்வாழ்வு போன்ற விகிதங்கள் அடையப்பட்டுள்ளன. பாரம்பரியமாக, தொற்று வைரஸ்-பாதிக்கப்பட்ட நன்கொடையாளர்களின் உறுப்புகள் பாதிக்கப்படாத பெறுநர்களுக்கு மாற்று அறுவை சிகிச்சைக்கு தவிர்க்கப்பட வேண்டும்; இருப்பினும், சமீபத்திய ஆண்டுகளில், ஹெபடைடிஸ் சி வைரஸ் (HCV) எதிராக நேரடியாகச் செயல்படும் ஆன்டிவைரல் மருந்துகள் HCV-பாசிட்டிவ் நன்கொடையாளர் நுரையீரலை HCV-பாசிட்டிவ் பெறுநர்களுக்கு பாதுகாப்பாக இடமாற்றம் செய்ய உதவியுள்ளன. இதேபோல், மனித நோயெதிர்ப்பு குறைபாடு வைரஸ் (HIV) நேர்மறை நன்கொடையாளர் நுரையீரலை HIV-பாசிட்டிவ் பெறுநர்களுக்கு இடமாற்றம் செய்யலாம், மேலும் ஹெபடைடிஸ் பி வைரஸ் (HBV) நேர்மறை நன்கொடையாளர் நுரையீரலை HBV-க்கு எதிராக தடுப்பூசி போடப்பட்ட பெறுநர்களுக்கும் நோய் எதிர்ப்பு சக்தி உள்ளவர்களுக்கும் இடமாற்றம் செய்யலாம். செயலில் அல்லது முந்தைய SARS-CoV-2 பாதிக்கப்பட்ட நன்கொடையாளர்களிடமிருந்து நுரையீரல் மாற்று அறுவை சிகிச்சைகள் செய்யப்பட்டதாக அறிக்கைகள் உள்ளன. மாற்று அறுவை சிகிச்சைக்காக தொற்று வைரஸ்களால் நன்கொடையாளர் நுரையீரலைத் தொற்றுவதன் பாதுகாப்பைத் தீர்மானிக்க எங்களுக்கு கூடுதல் சான்றுகள் தேவை.
பல உறுப்புகளைப் பெறுவதில் உள்ள சிக்கலான தன்மை காரணமாக, நன்கொடையாளர் நுரையீரலின் தரத்தை மதிப்பிடுவது சவாலானது. மதிப்பீட்டிற்காக ஒரு இன் விட்ரோ நுரையீரல் பெர்ஃப்யூஷன் முறையைப் பயன்படுத்துவது, நன்கொடையாளர் நுரையீரல் செயல்பாடு மற்றும் பயன்பாட்டிற்கு முன் அதை சரிசெய்யும் திறனைப் பற்றிய விரிவான மதிப்பீட்டை அனுமதிக்கிறது (படம் 2). நன்கொடையாளர் நுரையீரல் காயத்திற்கு மிகவும் எளிதில் பாதிக்கப்படக்கூடியது என்பதால், சேதமடைந்த நன்கொடையாளர் நுரையீரலை சரிசெய்ய குறிப்பிட்ட உயிரியல் சிகிச்சைகளை நிர்வகிப்பதற்கான ஒரு தளத்தை இன் விட்ரோ நுரையீரல் பெர்ஃப்யூஷன் அமைப்பு வழங்குகிறது (படம் 2). வழக்கமான அளவுகோல்களை பூர்த்தி செய்யும் நன்கொடையாளர் நுரையீரலின் இன் விட்ரோ சாதாரண உடல் வெப்பநிலை நுரையீரல் பெர்ஃப்யூஷன் பாதுகாப்பானது என்றும், மாற்று குழு இந்த வழியில் பாதுகாப்பு நேரத்தை நீட்டிக்க முடியும் என்றும் இரண்டு சீரற்ற சோதனைகள் காட்டுகின்றன. பனிக்கட்டியில் 0 முதல் 4°C வரை அல்லாமல் அதிக தாழ்வெப்பநிலையில் (6 முதல் 10°C) நன்கொடையாளர் நுரையீரலைப் பாதுகாப்பது மைட்டோகாண்ட்ரியல் ஆரோக்கியத்தை மேம்படுத்துகிறது, சேதத்தைக் குறைக்கிறது மற்றும் நுரையீரல் செயல்பாட்டை மேம்படுத்துகிறது என்று தெரிவிக்கப்பட்டுள்ளது. அரை-தேர்ந்தெடுக்கப்பட்ட பகல்நேர மாற்று அறுவை சிகிச்சைகளுக்கு, நீண்ட இரவுநேரப் பாதுகாப்பு நல்ல மாற்று அறுவை சிகிச்சைக்குப் பிறகு நல்ல விளைவுகளை அடைவதாக அறிவிக்கப்பட்டுள்ளது. 10°C வெப்பநிலையில் பாதுகாப்பை நிலையான கிரையோபிரசர்வேஷனுடன் ஒப்பிடும் ஒரு பெரிய, தாழ்வானதல்லாத பாதுகாப்பு சோதனை தற்போது நடந்து வருகிறது (ClinicalTrials.gov இல் பதிவு எண் NCT05898776). பல உறுப்பு தானம் பராமரிப்பு மையங்கள் மூலம் சரியான நேரத்தில் உறுப்பு மீட்பை மக்கள் அதிகளவில் ஊக்குவித்து வருகின்றனர், மேலும் உறுப்பு பழுதுபார்க்கும் மையங்கள் மூலம் உறுப்பு செயல்பாட்டை மேம்படுத்துகின்றனர், இதனால் சிறந்த தரமான உறுப்புகளை மாற்று அறுவை சிகிச்சைக்கு பயன்படுத்தலாம். மாற்று சுற்றுச்சூழலில் இந்த மாற்றங்களின் தாக்கம் இன்னும் மதிப்பிடப்படுகிறது.
கட்டுப்படுத்தக்கூடிய DCD உறுப்புகளைப் பாதுகாக்க, வயிற்று உறுப்புகளின் செயல்பாட்டை மதிப்பிடுவதற்கும், நுரையீரல் உட்பட மார்பு உறுப்புகளை நேரடியாகப் பெறுவதற்கும் பாதுகாப்பதற்கும், எக்ஸ்ட்ரா கார்போரியல் சவ்வு ஆக்ஸிஜனேற்றம் (ECMO) வழியாக சாதாரண உடல் வெப்பநிலையின் உள்ளூர் ஊடுருவலைப் பயன்படுத்தலாம். மார்பு மற்றும் வயிற்றில் சாதாரண உடல் வெப்பநிலையின் உள்ளூர் ஊடுருவலுக்குப் பிறகு நுரையீரல் மாற்று அறுவை சிகிச்சை அனுபவம் குறைவாக உள்ளது மற்றும் முடிவுகள் கலவையாக உள்ளன. இந்த செயல்முறை இறந்த நன்கொடையாளர்களுக்கு சேதத்தை ஏற்படுத்தக்கூடும் மற்றும் உறுப்பு அறுவடையின் அடிப்படை நெறிமுறைக் கொள்கைகளை மீறக்கூடும் என்ற கவலைகள் உள்ளன; எனவே, சாதாரண உடல் வெப்பநிலையில் உள்ளூர் ஊடுருவல் இன்னும் பல நாடுகளில் அனுமதிக்கப்படவில்லை.
புற்றுநோய்
நுரையீரல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு மக்கள்தொகையில் புற்றுநோய் பாதிப்பு பொது மக்களை விட அதிகமாக உள்ளது, மேலும் முன்கணிப்பு மோசமாக உள்ளது, இது இறப்புகளில் 17% ஆகும். நுரையீரல் புற்றுநோய் மற்றும் மாற்று அறுவை சிகிச்சைக்குப் பிந்தைய லிம்போபுரோலிஃபெரேடிவ் நோய் (PTLD) ஆகியவை புற்றுநோய் தொடர்பான மரணத்திற்கு மிகவும் பொதுவான காரணங்களாகும். நீண்டகால நோயெதிர்ப்புத் தடுப்பு, முந்தைய புகைபிடித்தலின் விளைவுகள் அல்லது அடிப்படை நுரையீரல் நோயின் ஆபத்து அனைத்தும் ஒரு நுரையீரல் பெறுநரின் சொந்த நுரையீரலில் நுரையீரல் புற்றுநோயை உருவாக்கும் அபாயத்திற்கு வழிவகுக்கும், ஆனால் அரிதான சந்தர்ப்பங்களில், நன்கொடையாளரால் பரவும் சப்ளினிக்கல் நுரையீரல் புற்றுநோய் மாற்று அறுவை சிகிச்சை பெற்ற நுரையீரலிலும் ஏற்படலாம். மெலனோமா அல்லாத தோல் புற்றுநோய் என்பது மாற்று அறுவை சிகிச்சை பெறுபவர்களிடையே மிகவும் பொதுவான புற்றுநோயாகும், எனவே வழக்கமான தோல் புற்றுநோய் கண்காணிப்பு அவசியம். எப்ஸ்டீன்-பார் வைரஸால் ஏற்படும் B-செல் PTLD நோய் மற்றும் இறப்புக்கு ஒரு முக்கிய காரணமாகும். PTLD குறைந்தபட்ச நோயெதிர்ப்புத் தடுப்புடன் தீர்க்க முடியும் என்றாலும், ரிட்டுக்ஸிமாப், சிஸ்டமிக் கீமோதெரபி அல்லது இரண்டையும் கொண்ட B-செல் இலக்கு சிகிச்சை பொதுவாக தேவைப்படுகிறது.
உயிர்வாழ்வு மற்றும் நீண்ட கால விளைவுகள்
நுரையீரல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு உயிர்வாழ்வது மற்ற உறுப்பு மாற்று அறுவை சிகிச்சைகளுடன் ஒப்பிடும்போது குறைவாகவே உள்ளது, சராசரியாக 6.7 ஆண்டுகள், மேலும் மூன்று தசாப்தங்களாக நோயாளியின் நீண்டகால விளைவுகளில் சிறிய முன்னேற்றம் ஏற்பட்டுள்ளது. இருப்பினும், பல நோயாளிகள் வாழ்க்கைத் தரம், உடல் நிலை மற்றும் நோயாளியால் அறிவிக்கப்பட்ட பிற விளைவுகளில் குறிப்பிடத்தக்க முன்னேற்றங்களை அனுபவித்தனர்; நுரையீரல் மாற்று அறுவை சிகிச்சையின் சிகிச்சை விளைவுகளை இன்னும் விரிவான மதிப்பீட்டை நடத்துவதற்கு, இந்த நோயாளிகளால் தெரிவிக்கப்பட்ட விளைவுகளுக்கு அதிக கவனம் செலுத்த வேண்டியது அவசியம். தாமதமான ஒட்டுறுப்பு செயலிழப்பு அல்லது நீண்டகால நோயெதிர்ப்புத் தடுப்பு ஆகியவற்றின் அபாயகரமான சிக்கல்களால் பெறுநரின் மரணத்தை நிவர்த்தி செய்வது ஒரு முக்கியமான பூர்த்தி செய்யப்படாத மருத்துவத் தேவையாகும். நுரையீரல் மாற்று அறுவை சிகிச்சை பெறுநர்களுக்கு, செயலில் நீண்டகால பராமரிப்பு வழங்கப்பட வேண்டும், இதற்கு ஒட்டுறுப்பு செயல்பாட்டை கண்காணித்து பராமரிப்பதன் மூலம் பெறுநரின் ஒட்டுமொத்த ஆரோக்கியத்தைப் பாதுகாக்க குழுப்பணி தேவைப்படுகிறது, ஒருபுறம், நோயெதிர்ப்புத் தடுப்பு பாதகமான விளைவுகளைக் குறைத்தல் மற்றும் மறுபுறம் பெறுநரின் உடல் மற்றும் மன ஆரோக்கியத்தை ஆதரிப்பதன் மூலம் (படம் 1).
எதிர்கால திசை
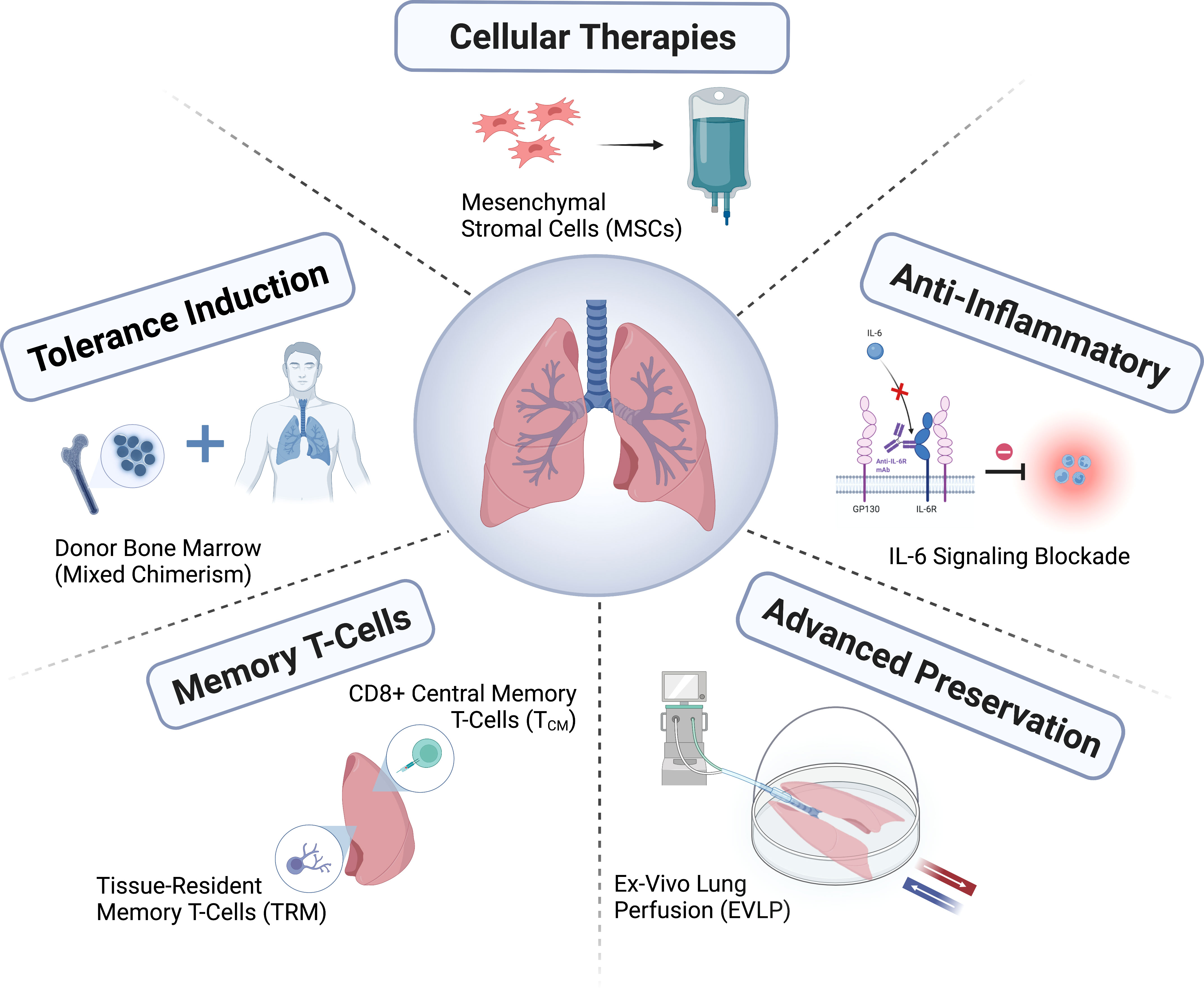
நுரையீரல் மாற்று அறுவை சிகிச்சை என்பது குறுகிய காலத்தில் நீண்ட தூரம் வந்த ஒரு சிகிச்சையாகும், ஆனால் இன்னும் அதன் முழு திறனை அடையவில்லை. பொருத்தமான நன்கொடையாளர் நுரையீரல் பற்றாக்குறை ஒரு பெரிய சவாலாக உள்ளது, மேலும் நன்கொடையாளர்களை மதிப்பிடுவதற்கும் பராமரிப்பதற்கும், நன்கொடையாளர் நுரையீரல்களுக்கு சிகிச்சையளிப்பதற்கும் சரிசெய்வதற்கும், நன்கொடையாளர் பாதுகாப்பை மேம்படுத்துவதற்கும் புதிய முறைகள் இன்னும் உருவாக்கப்பட்டு வருகின்றன. நிகர நன்மைகளை மேலும் அதிகரிக்க நன்கொடையாளர்களுக்கும் பெறுநர்களுக்கும் இடையிலான பொருத்தத்தை மேம்படுத்துவதன் மூலம் உறுப்பு ஒதுக்கீட்டுக் கொள்கைகளை மேம்படுத்துவது அவசியம். மூலக்கூறு நோயறிதல்கள் மூலம் நிராகரிப்பு அல்லது தொற்றுநோயைக் கண்டறிவதில், குறிப்பாக நன்கொடையாளரிடமிருந்து பெறப்பட்ட இலவச டிஎன்ஏ மூலம், அல்லது நோயெதிர்ப்புத் தடுப்பு குறைக்கப்படுவதை வழிநடத்துவதில் ஆர்வம் அதிகரித்து வருகிறது; இருப்பினும், தற்போதைய மருத்துவ ஒட்டு கண்காணிப்பு முறைகளுடன் இணைப்பாக இந்த நோயறிதல்களின் பயன்பாடு தீர்மானிக்கப்பட உள்ளது.
நுரையீரல் மாற்று அறுவை சிகிச்சை துறையானது கூட்டமைப்புகளை உருவாக்குவதன் மூலம் (எ.கா., ClinicalTrials.gov பதிவு எண் NCT04787822; https://lungtransplantconsortium.org) இணைந்து செயல்படுவதற்கான வழியை உருவாக்கியுள்ளது, முதன்மை ஒட்டு செயலிழப்பு தடுப்பு மற்றும் சிகிச்சையில் உதவும், CLAD முன்னறிவிப்பு, ஆரம்பகால நோயறிதல் மற்றும் உள் புள்ளிகள் (எண்டோடைப்பிங்), சுத்திகரிப்பு நோய்க்குறி, முதன்மை ஒட்டு செயலிழப்பு, ஆன்டிபாடி-மத்தியஸ்த நிராகரிப்பு, ALAD மற்றும் CLAD வழிமுறைகள் பற்றிய ஆய்வில் விரைவான முன்னேற்றம் ஏற்பட்டுள்ளது. பக்க விளைவுகளைக் குறைத்தல் மற்றும் தனிப்பயனாக்கப்பட்ட நோயெதிர்ப்புத் தடுப்பு சிகிச்சை மூலம் ALAD மற்றும் CLAD இன் அபாயத்தைக் குறைத்தல், அத்துடன் நோயாளியை மையமாகக் கொண்ட விளைவுகளை வரையறுத்தல் மற்றும் அவற்றை விளைவு நடவடிக்கைகளில் இணைத்தல் ஆகியவை நுரையீரல் மாற்று அறுவை சிகிச்சையின் நீண்டகால வெற்றியை மேம்படுத்துவதற்கு முக்கியமாகும்.
இடுகை நேரம்: நவம்பர்-23-2024